В этой статье:
Как проявляется дискинезия желчного пузыря
Почему появляется дискинезия желчного пузыря
Как диагностируют дискинезию желчного пузыря
Как лечат дискинезию желчного пузыря
Чем опасно заболевание
Как избежать болезни
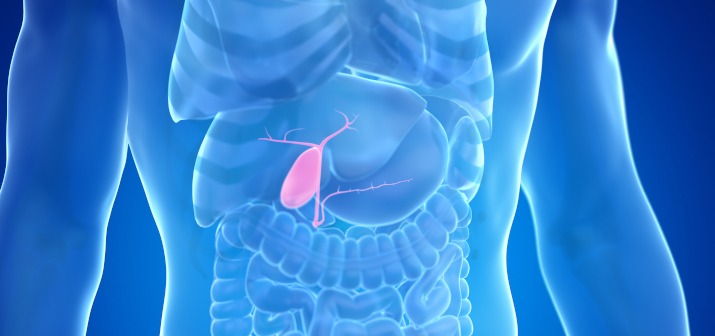
Главная функция желчного пузыря — выводить желчь в желудочно-кишечный тракт. Это обеспечивает нормальное пищеварение.
Когда стенки желчного пузыря сокращаются сильно или, наоборот, слабо, желчь выводится неправильно. Развивается дискинезия желчного пузыря — заболевание, которое нарушает обмен веществ и пищеварение. Чтобы избежать осложнений, нужна помощь гастроэнтеролога.
Как проявляется дискинезия желчного пузыря
Основные симптомы заболевания:
-
приступы ноющей боли — она локализуется в животе в области правого подреберья, может отдавать в спину;
-
вздутие живота;
-
тяжесть после еды;
-
ощущение распирания;
-
отсутствие аппетита;
-
нарушения стула — диарея чередуется с запорами;
-
тошнота с рвотой;
-
горькая отрыжка;
-
нарушения сна;
-
головные боли и головокружения;
-
ощущение слабости и сонливости.
Заболевание бывает трех видов:
-
Гипокинетическая дискинезия. Мышечные стенки желчного пузыря сокращаются медленно и слабо, из-за этого желчь накапливается в органе. Он увеличивается и может воспалиться.
-
Гиперкинетическая дискинезия. Мышечные стенки сокращаются быстро, отток желчи усиливается, желчный пузырь уменьшается. Желчь не успевает перерабатываться, из-за этого в желчном пузыре могут образоваться камни.
-
Смешанная дискинезия. Стенки желчного пузыря сокращаются то слишком быстро, то медленно — это приводит к проблемам с пищеварением и метаболизмом.
Также дискинезию желчного пузыря делят по форме происхождения:
-
первичная — заболевание развивается самостоятельно;
-
вторичная — дискинезия появляется из-за других патологий.
Почему появляется дискинезия желчного пузыря
Первичную дискинезию желчного пузыря вызывают врожденные патологии:
-
нарушение чувствительности гладкой мускулатуры органа;
-
аномалии желчного пузыря, например перегиб.
Причины, по которым развивается вторичная форма болезни:
-
гормональные сбои или изменения гормонального фона — во время беременности, из-за приема гормональных препаратов, при эндокринологических заболеваниях;
-
системные заболевания, из-за которых нарушается нормальный отток желчи и ухудшается усвояемость полезных веществ, например сахарный диабет;
-
заболевания печени;
-
воспаления — холецистит, холангит, желчекаменная болезнь;
-
спазм сфинктера Одди — мышечного клапана, который регулирует выделение желчи;
-
патологии ЖКТ.
Другие факторы, из-за которых можно заболеть:
-
несбалансированный рацион питания — злоупотребление жирной и жареной пищей, переедание или голодание;
-
злоупотребление алкоголем;
-
избыточный или недостаточный вес;
-
бесконтрольный прием лекарств;
-
хирургические операции в области ЖКТ;
-
частые стрессы;
-
недостаток физической активности.
Как диагностируют дискинезию желчного пузыря
Дискинезию желчного пузыря диагностирует гастроэнтеролог.
На первом приеме врач расспрашивает пациента о жалобах и осматривает его: прощупывает живот, оценивает состояние кожи, слизистых оболочек, языка.
Все симптомы дискинезии желчного пузыря — неспецифические, то есть могут указывать на разные заболевания. Чтобы поставить точный диагноз, врач направляет пациента на дополнительные исследования:
-
анализы крови — общий и биохимический;
-
общий анализ мочи;
-
УЗИ желчного пузыря — позволяет выявить изменения объема органа и наличие излишка желчи;
-
РХПГ, или ретроградная холангиопанкреатография, — исследование желчных протоков с помощью рентгеновского излучения;
-
КТ и МРТ органов брюшной полости — дают изображения внутренних органов и тканей и позволяют оценить состояние печени, желчного пузыря и желчных протоков;
-
дуоденальное зондирование — во время процедуры врач исследует пищевод и двенадцатиперстную кишку с помощью зонда, который вводит пациенту через рот и берет пробы желчи для лабораторного исследования;
-
ЭГДС, или эзофагогастродуоденоскопия, — это исследование слизистой оболочки желудка с помощью эндоскопа.
Как лечат дискинезию желчного пузыря
Лечение дискинезии желчного пузыря зависит от симптомов и осложнений.
Консервативное лечение
Это комплексный подход: врач назначает пациенту лекарства и специальную диету.
При гипокинетической форме болезни — желчегонные препараты и лекарства, которые повышают двигательную активность мышечных стенок желчного пузыря: холекинетики, холеретики, прокинетики. В ежедневный рацион включают продукты, которые способствуют выводу желчи и много свежих фруктов и овощей.
При гиперкинетической форме болезни врач назначает препараты, которые снижают сокращения стенок желчного пузыря: спазмолитики и седативные. При воспалении — антибиотики. Из рациона исключают жирную и жареную пищу, острые и копченые блюда.
Кроме медикаментов и диеты врач может назначить физиотерапию и лечебную физкультуру.
Хирургическое лечение
Если у пациента начали развиваться осложнения и консервативная терапия не помогает, врач может принять решение об операции.
В зависимости от состояния пациента и осложнений проводят открытую или лапароскопическую холецистэктомию — операцию, во время которой удаляют желчный пузырь.
При открытой холецистэктомии врач делает полноценный разрез на теле пациента, а при лапароскопической холецистэктомии операцию делают через небольшие разрезы в брюшной стенке.
После удаления желчного пузыря желчь поступает в тонкий кишечник прямо из печени. Организм адаптируется к изменениям и работа пищеварительной системы восстанавливается.
Чем опасно заболевание
Если игнорировать симптомы и не лечить дискинезию желчного пузыря, могут возникнуть осложнения:
-
воспаления желчного пузыря или желчных протоков — холецистит и холангит;
-
воспаление поджелудочной железы — панкреатит;
-
печеночная энцефалопатия — токсическое поражение ЦНС из-за длительной задержки желчи.
Как избежать болезни
Что можно делать для профилактики дискинезии желчного пузыря:
-
сбалансированно питаться — обогатить рацион витаминами, ограничить употребление жареной, жирной, острой пищи;
-
пить достаточно воды — около 2,5 литров в сутки;
-
не курить и не злоупотреблять алкоголем;
-
держать нормальный вес тела;
-
быть физически активным;
-
принимать гормональные препараты только под контролем врача;
-
регулярно посещать плановые медицинские осмотры;
-
своевременно лечить заболевания ЖКТ.