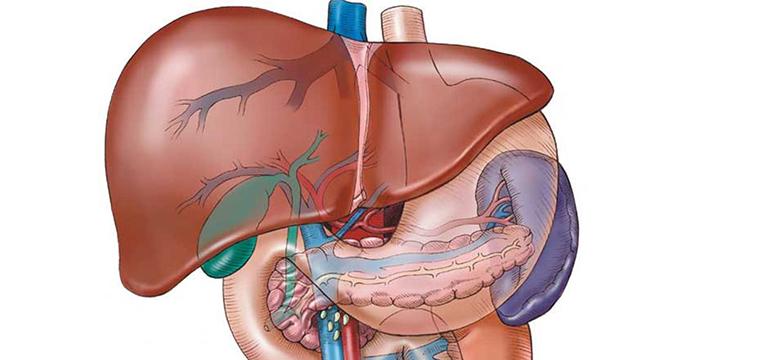
Неалкогольный стеатогепатит, стеатоз печени – это описательный термин, используемый при выявлении накопления капель жира в клетках печени и включающий в себя комплекс определенных симптомов, характеризующий накопление жира и воспаление ткани печени.
Чаще всего этот процесс носит диффузный характер, т.е. охватывает всю печень, однако может быть и локальное выявление процесса (липомы) – при ультразвуковом исследовании органов брюшной полости (УЗИ). При наличии неалкогольного стеатогепатита может быть поставлен диагноз – жировая дегенерация печени, хронический гепатит неуточненной этиологии, неуточненный цирроз печени. Распространенность неалкогольной жировой болезни печени составляет от 10 до 40 %.
Группы риска по стеатозу печени
- Пациенты с метаболическим синдромом (сахарный диабет 2 типа, ожирение, повышение цифр холестерина и триглицеридов).
- Пациенты с сахарным диабетом 2 типа (в 70-100% случаев).
- Пациенты с ожирением (в 30-100% случаев).
- Пациенты с повышенным уровнем холестерина и триглицеридов (в 20-90%).
- Пациенты с сахарным диабетом и ожирением (в 50% выявляется стеатогепатит, в 19-20% случаев – цирроз печени).
Чаще заболеванию подвержены пациенты в возрасте 40-60 лет, однако у детей с нормальной массой тела неалкогольная жировая болезнь выявляется в 2,6%, у детей с ожирением – в 22,5-52,8%.
В зависимости от пола заболевание преобладает у женщин – 53-85%. Первая стадия – жировой гепатоз – в 5 раз чаще встречается у мужчин, а стеатогепатит – в 3 раза чаще у женщин.
Причины возникновения неалкогольного стеатогепатита

- Прием некоторых лекарственных препаратов (гормоны (глюкокортикостероиды), эстрогены, нефидипин, метотрексат, аспирин, дилтиазем).
- Нарушения питания (голодание, быстрое снижение веса, диета с низким содержанием белков).
- Хирургические вмешательства (операции на желудке и кишечнике).
- Внешнее воздействие токсических веществ (органические растворители, фосфор, ядовитые грибы).
- Заболевания кишечника (воспалительные заболевания, нарушение всасывания, избыточный рост бактерий в кишечнике).
- Инсулинорезистентность – снижение биологического ответа к одному или нескольким эффектам действия инсулина.
Развитию инсулинорезистентности способствует наследственный фактор – предрасположенность к сахарному диабету, выявление сахарного диабета у ближайших родственников, а также избыточно калорийное питание и низкая физическая активность. Эти факторы сами по себе способствуют увеличению ожирения и накоплению жира в ткани печени. Примерно у 42% пациентов не удается выявить факторы риска развития заболевания.
Симптомы неалкогольной жировой болезни печени
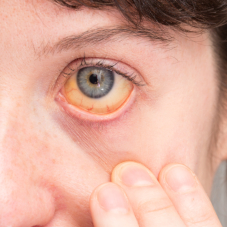
У большинства пациентов жалобы отсутствуют. Могут отмечаться дискомфорт и тяжесть в животе, слабость, повышенная утомляемость, тяжесть в правом подреберье, подташнивание, отрыжка, снижение аппетита.
При осмотре выявляется увеличение размеров печени. Нередко подозрение на неалкогольную жировую болезнь печени диагностируется при проведении УЗИ органов брюшной полости или биохимического анализа крови.
Диагностика неалкогольной жировой болезни печени
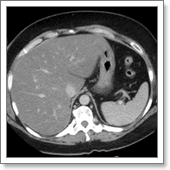 В биохимическом анализе крови отмечается повышение печеночных ферментов АЛТ и АСТ до 4 норм, щелочной фосфатазы до 2 норм.
В биохимическом анализе крови отмечается повышение печеночных ферментов АЛТ и АСТ до 4 норм, щелочной фосфатазы до 2 норм.
При ультразвуковом исследовании (УЗИ) информативность метода снижается у пациентов с ожирением.
Компьютерная томография (КТ) – позволяет точно оценить степень стеатоза, чувствительность и специфичность метода составляет 93-100%.
Магнитно-резонансная томография (МРТ) – дает целостное изображение органа в любой проекции, имеет высокое совпадение с данными гистологического исследования.
Эластография печени – обладает более высокой точностью при выраженных стадиях поражения печени (фиброз).
Прогноз при неалкогольной жировой болезни печени
При прогрессировании неалкогольной жировой болезни печени отмечается более высокий риск развития сердечно-сосудистых заболеваний, атеросклероза, метаболического синдрома, сахарного диабета 2 типа.
В целом для неалкогольной жировой болезни печени характерно доброкачественное течение. Развитие цирроза печени отмечается лишь в 5% случаев. На прогноз заболевания влияют такие факторы, как наличие сопутствующей патологии, в первую очередь ожирения, сахарного диабета, дислипидемии, артериальной гипертензии и проведение адекватной коррекции метаболических нарушений.
Лечение стеатоза печени

- Снижение массы тела, изменения образа жизни (диета и физические нагрузки).
- Лечение метаболического синдрома.
- Использование гепатопротекторов.
- Восстановление микрофлоры кишечника.
- Коррекция липидного обмена.
При совместной работе врача и пациента лечение стеатоза печени проходит успешно. ГУТА КЛИНИК располагает собственной обширной диагностической базой для выявления неалкогольной жировой болезни печени на любых стадиях. Мы используем оборудование экспертного уровня от ведущих мировых производителей - лидеров в области производства медицинских аппаратов. Высококвалифицированные врачи ГУТА КЛИНИК, кандидаты и доктора медицинских наук, используя богатый клинический опыт, назначат индивидуальную схему лечения стеатоза печени и помогут Вам сохранить здоровье!