В этой статье:
Причины остеоартрита
Стадии болезни
Признаки остеоартрита
Осложнения остеоартрита
Обследование при остеоартрите
Терапия остеоартрита
Остеоартрит — это хроническое заболевание суставов, для которого типично медленное разрушение хрящевой ткани и изменения в прилежащих костных структурах. Ежегодно миллионы людей по всему Земному шару заболевают этой болезнью, стремительно теряют возможность полноценного движения.
Причины остеоартрита
Причины патологии весьма разнообразны и часто взаимосвязаны. К основным факторам, способствующим его развитию, относятся возрастные изменения, травмы, генетическая предрасположенность, избыточный вес, а также профессиональные и спортивные нагрузки:
-
После пятидесяти лет риск развития остеоартрита существенно возрастает из-за возрастных изменений в хрящевой ткани. С годами хрящ теряет свою первоначальную гибкость и устойчивость к нагрузкам, что делает его более уязвимым к повреждениям и износу.
-
Травмы суставов, такие как растяжения, переломы и вывихи, даже успешно залеченные, могут оставить следы и увеличить предрасположенность к дегенеративным изменениям в будущем. Особую опасность представляют травмы, полученные во время занятий спортом, особенно профессиональным.
-
Генетическая предрасположенность также играет важную роль: наличие родственников с остеоартритом повышает шансы на развитие заболевания и может влиять на возраст его начала.
-
Избыточный вес оказывает дополнительную нагрузку на суставы, в особенности на коленные и тазобедренные, способствуя более быстрому изнашиванию хрящевой ткани. Ожирение также усиливает воспалительные процессы, ухудшая состояние суставов.
-
Профессиональная деятельность, связанная с регулярной нагрузкой на конкретные суставы, например, у строителей или спортсменов, также является фактором риска. Постоянное механическое воздействие и перегрузки приводят к ускоренному износу хряща и, как следствие, к развитию остеоартрита.
Стадии болезни
Остеоартрит — это прогрессирующее заболевание, надвигающееся постепенно и проходит через несколько стадий:
-
Начальная стадия. На этом этапе начинается разрушение суставного хряща. Пациенты могут не испытывать значительных симптомов, хотя некоторые могут замечать легкий дискомфорт или небольшую скованность после длительного покоя. Рентгенографические исследования могут показать минимальные изменения.
-
Умеренная стадия. По мере прогрессирования заболевания хрящ становится тоньше, и в суставе могут появляться небольшие костные наросты, известные как остеофиты. Боль становится более выраженной, особенно при физической активности. Ограничение подвижности может привести к трудностям в выполнении повседневных задач.
-
Тяжелая стадия. На этой стадии разрушение хряща становится значительным, и суставные поверхности начинают соприкасаться друг с другом, что приводит к сильной боли, отеку и заметному ограничению движений. Пациенты часто ощущают дискомфорт даже в состоянии покоя, и могут развиваться воспалительные процессы.
-
Запущенная стадия. В последней стадии остеоартрит вызывает серьезные изменения в структуре сустава. Хрящ практически отсутствует, а кости могут деформироваться. Боль становится хронической и изнуряющей, не проходит после отдыха.
Признаки остеоартрита
Развитие остеоартрита характеризуется широким спектром проявлений, интенсивность которых определяется тяжестью поражения сустава и его расположением. По мере развития заболевания симптомы становятся все более ощутимыми, оказывая существенное негативное влияние на повседневную жизнь. В начале болезни возможно отсутствие каких-либо признаков или незначительные, слабо выраженные ощущения, которые больные нередко оставляют без внимания. Основные признаки остеоартроза включают:
-
Суставную боль. Боль — ведущий симптом остеоартрита. Она может быть представлена в разных формах: от неприятного покалывания до выраженного болевого синдрома. Чаще всего боль усиливается при активных движениях или физической нагрузке, а в покое уменьшается. Пациенты обычно отмечают, что дискомфорт сосредотачивается в пораженном суставе, хотя иногда он может распространяться на соседние зоны, вызывая дополнительное беспокойство.
-
Утреннюю тугоподвижность. Ограничение подвижности суставов, особенно после длительного отдыха, является типичным признаком остеоартрита. Обычно пациенты жалуются на трудности при первых движениях после сна или длительного сидения. Подобная "замороженность" обычно исчезает после разогрева суставов, но в некоторых случаях она может сохраняться длительное время, препятствуя выполнению повседневных задач.
-
Ограничение диапазона движений. С развитием остеоартрита диапазон движений в суставе значительно сокращается. Пациенты замечают, что обычные действия, такие как ходьба, подъем тяжестей или бытовые обязанности, становятся более трудными. Это ограничение приводит к снижению мобильности и ухудшению общего самочувствия.
-
Щелканье и треск в суставах. При движении суставов, пораженных остеоартритом, могут появляться характерные звуки, такие как щелчки, похрустывание или скрип. Эти звуки возникают из-за истончения хрящевой ткани и соприкосновения поверхностей сустава, что свидетельствует о прогрессировании болезни.
-
Отеки и припухлость суставов. Воспалительные процессы в суставах могут привести к появлению отеков, покраснений и локальному повышению температуры кожи. Иногда в полости сустава накапливается лишняя жидкость, что усиливает неприятные ощущения и ухудшает функциональность сустава.
-
Искривление суставов. По мере прогрессирования остеоартрита форма суставов может изменяться, они могут деформироваться и приобретать неровности. Особенно отчетливо это проявляется на мелких суставах рук, где могут возникать характерные костные образования, известные как узлы Гебердена и Бушара. Эти изменения могут отрицательно сказаться на внешности и функциях рук.
-
Атрофию мышц. Мышцы, окружающие пораженный сустав, могут терять силу и тонус из-за ограниченных движений и хронических болей. Это приводит к дополнительной слабости, ухудшению стабильности сустава и ухудшению общего состояния.
Осложнения остеоартрита
Остеоартрит может приводить к серьезным осложнениям, ухудшающим качество жизни и требующим дополнительного лечения:
-
Анкилоз. Сустав полностью теряет подвижность из-за сращения костей или серьезной деградации хрящевой ткани. Анкилоз приводит к инвалидизации и может потребовать хирургического вмешательства.
-
Деформации суставов. Прогрессирование остеоартрита вызывает значительные деформации суставов, ухудшая их функцию и вызывая боль. Такие деформации могут потребовать замены суставов на искусственные имплантаты.
-
Остеонекроз. Гибель костной ткани в суставе из-за нарушения кровоснабжения приводит к разрушению сустава и требует быстрого лечения.
-
Хроническая боль. По мере прогрессирования заболевания боль становится постоянным спутником пациента, ухудшая качество жизни и требуя регулярного приема обезболивающих препаратов.
Обследование при остеоартрите
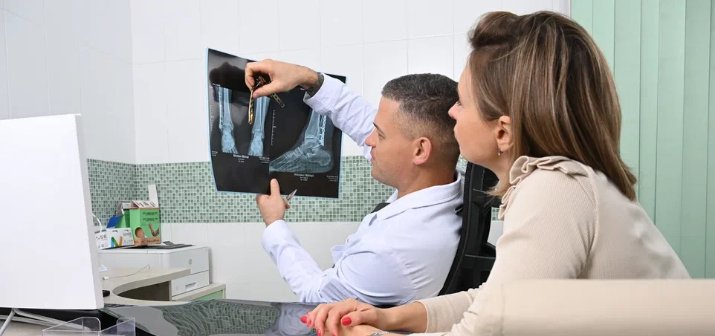
Диагностика остеоартрита основана на совокупности клинических проявлений, истории болезни и данных инструментальных исследований. Сначала врач собирает информацию о характере и продолжительности симптомов, особенностях боли и возможных факторах риска. Физикальное обследование нацелено на проверку подвижности суставов, выявление отеков, деформаций, хруста и других признаков остеоартрита.
Главный инструмент диагностики остеоартрита— это рентген, позволяющий зафиксировать характерные изменения в суставах, в т. ч. сужение суставной щели, разрастание остеофитов (костных наростов), уплотнение костной ткани и деформации суставов. Рентген помогает определить степень повреждения сустава и стадию заболевания. Нередко также пациенту назначается МРТ, дающая возможность детально визуализировать внутренние структуры суставов, включая хрящевую ткань, мениски, связки и другие мягкие ткани, чаще всего для выявления ранних стадий остеоартрита, когда изменения на рентгеновском снимке еще не выражены. Для более детальной оценки повреждений суставов и планирования операций применяют компьютерную томографию, которая обеспечивает получение высококачественных снимков костных тканей. Ультразвуковое исследование суставов полезно для визуализации мягких тканей, обнаружения жидкости и признаков воспаления в суставной полости. Данный метод эффективен для диагностики последствий остеоартроза.
Чтобы исключить иные патологии, имитирующие остеоартрит, вроде ревматоидного артрита или подагры, пациенту могут быть назначены лабораторные исследования, включая анализ крови и мочи. Эти анализы важны для дифференциальной диагностики.
Терапия остеоартрита
Цель лечения остеоартрита — снижение дискомфорта, восстановление подвижности суставов и предотвращение прогрессирования заболевания.
При развитии болезни пациенту рекомендуется пересмотреть свой образ жизни. В частности, похудение снижает нагрузку на суставы, особенно на колени и тазобедренные суставы, способствуя замедлению дегенеративных процессов и уменьшая болевые ощущения, а регулярные тренировки, в т. ч. плавание, йога, ходьба и упражнения на растяжку, поддерживают подвижность суставов, укрепляют мышцы и улучшают общее самочувствие. При занятиях стоит избегать экстремальных нагрузок и травм. Здоровое питание, обогащенное антиоксидантами, витаминами и микроэлементами, также улучшает состояние суставов и общее состояние организма.
Для снижения боли, воспаления и замедления прогрессирования остеоартрита используются различные препараты:
· нестероидные противовоспалительные средства;
· обезболивающие препараты;
· хондропротекторы;
· глюкокортикостероиды.
Не меньше способствуют уменьшению боли, улучшению циркуляции крови и активации регенерации тканей разные физиотерапевтические процедуры, в т. ч. ультразвуковая терапия, электрофорез, магнитотерапия и лазеротерапия. При этом использование ортезов, наколенников, специализированных стелек или опорных приспособлений помогает снизить нагрузку на пораженные суставы.
При неэффективности такого подхода и существенной потере подвижности может потребоваться хирургическое вмешательство:
-
Артроскопия. Мини-инвазивная процедура, при которой врач осматривает сустав и устраняет поврежденные ткани, устраняя остеофиты.
-
Остеотомия. Изменение оси нагрузки на сустав, выполняемое путем изменения положения костей. Подходит для молодых пациентов с односторонним поражением суставов.
-
Замена сустава (эндопротезирование). Полная или частичная замена пораженного сустава искусственным протезом. Используется при тяжелых формах остеоартрита, когда другие методы неэффективны. Чаще всего применяется для коленных и тазобедренных суставов.