В этой статье:
Почему нужно удалять пупочную грыжу
Причины возникновения пупочной грыжи
Симптомы пупочной грыжи
Показания к хирургическому лечению
Подготовка к операции
Методы удаления пупочной грыжи
Послеоперационный период
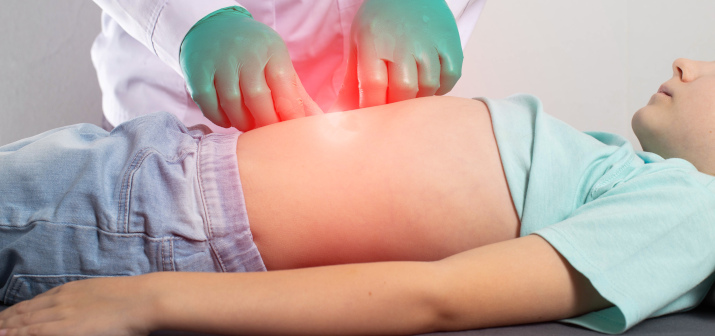
Пупочная грыжа обычно выглядит как небольшая «шишка» в области пупка.
Грыжа возникает, когда через ослабленный участок мышц передней брюшной стенки в области пупка выходит часть внутренних органов. В большинстве случаев это петли кишечника или сальник.
Почему нужно удалять пупочную грыжу
Даже если пупочная грыжа не доставляет выраженных неудобств, рекомендуется ее плановое удаление. Пациенты с пупочной грыжей могут не чувствовать боли или дискомфорта, но наличие грыжи — это всегда риск осложнений.
Наиболее опасное осложнение — ущемление грыжи, при котором органы, попавшие в грыжевой мешок, оказываются зажатыми мышцами и лишаются нормального кровоснабжения.
Ущемление грыжи требует срочной хирургической помощи, поскольку может привести к некрозу тканей и перитониту.
Причины возникновения пупочной грыжи
Главное условие ее появления грыжи — слабость или повышенная растяжимость тканей брюшной стенки.
У взрослых людей частыми причинами становятся:
-
беременность и роды;
-
лишний вес — при нем нагрузка на переднюю брюшную стенку возрастает;
-
постоянный тяжелый физический труд или однократное резкое усилие — особенно без должной подготовки;
-
хронический кашель или частые запоры — заставляют человека регулярно напрягать мышцы живота.
У детей грыжи чаще всего появляются в первые месяцы жизни. Это связано с тем, что пупочное кольцо может не полностью закрыться после отсоединения пуповины. Особенно подвержены патологии недоношенные малыши и дети с врожденной слабостью соединительной ткани.
Небольшая пупочная грыжа у ребенка раннего возраста нередко проходит самостоятельно и удаление не требуется, так как по мере роста мышцы брюшной полости укрепляются.
Симптомы пупочной грыжи
Первый и самый очевидный признак — выпячивание тканей в области пупка. Обычно оно небольшое, мягкое на ощупь и легко вправляется при надавливании. Часто грыжа появляется или становится заметнее при кашле, чихании, подъеме тяжестей. У некоторых пациентов она практически не видна в положении лежа и проявляется только в вертикальной позиции тела.
На начальных этапах состояние может не вызывать боли. Однако по мере увеличения грыжи появляется чувство давления или тяжести в животе, периодические тянущие боли, проблемы с пищеварением, в том числе метеоризм и запоры.
При ущемлении боль становится резкой и постоянной, выпячивание ощущается твердым и болезненным при прикосновении. Кожа может покраснеть, а общее состояние — резко ухудшиться. Это повод немедленно обратиться за медицинской помощью.
Показания к хирургическому лечению
Удаление пупочной грыжи проводится в плановом или экстренном порядке. Планово удаляют грыжу, которая не влияет значительно на качество жизни пациента. Экстренное удаление пупочной грыжи показано при ущемлении грыжи.
Подготовка к операции
Перед плановым хирургическим вмешательством пациент проходит полное обследование, чтобы убедиться в отсутствии противопоказаний к операции.
Врач назначает клинический и биохимический анализ крови, анализ мочи, ЭКГ, а также консультации отдельных специалистов, если есть хронические заболевания.
При необходимости проводится УЗИ грыжи для оценки ее размера и содержимого.
За несколько дней до операции рекомендуется исключить тяжелую пищу, прекратить прием антикоагулянтов по согласованию с врачом.
В день операции следует отказаться от пищи и напитков.
Методы удаления пупочной грыжи
На сегодняшний день есть два основных варианта, как проходит удаление пупочной грыжи у взрослых:
Открытый метод. Врач делает надрез на коже, вправляет содержимое грыжи и ушивает ткани. Также хирург может установить сетчатый имплант для усиления брюшной стенки. Этот метод используется, например, при грыже большого размера.
Лапароскопический метод. Доступ в брюшную полость осуществляется через несколько небольших проколов. Это менее травматичный метод, который позволяет пациенту быстрее восстановиться после операции.
Послеоперационный период
После операции пациент обычно остается в стационаре на 1–3 дня. В первые дни могут сохраняться боли, отек, слабость. При необходимости врач назначит обезболивающие и антибиотики.
Основные рекомендации на реабилитационный период:
-
ограничение физической активности на 4–6 недель;
-
ношение поддерживающего бандажа;
-
сбалансированное питание без продуктов, вызывающих газообразование;
-
регулярные перевязки и осмотры у хирурга.
Пациент возвращается к работе, не связанной с физическим трудом, в течение 1–2 недель. К физической нагрузке — через 1–2 месяца.