Тазобедренный сустав – место, где бедро соединяется с туловищем. При артрите сустав воспаляется. Воспаление сопровождают боль, отек и скованность.
Чем раньше обнаружится болезнь, тем лучше: если заболевание начинает разрушать ткани, его нельзя обратить. Без лечения артрит будет постоянно прогрессировать и в итоге может привести к тому, что бедро станет неподвижным. В таких случаях помогает только операция.
Тазобедренный артрит чаще встречается у пожилых людей – из-за износа тканей. Но болезнь бывает и у детей. Она может появиться из-за хронических болезней или врожденных аномалий в строении сустава.
Строение тазобедренного сустава
Благодаря тазобедренному суставу наше бедро подвижно. Вот как он устроен: на конце бедренной кости есть шарообразная головка. С помощью нее бедро крепится в специальную выемку в тазовой кости – вертлужную впадину.
В месте соединения кости покрыты хрящами. Это ткань защищает их от соприкосновения друг с другом и помогает скользить внутри сустава. Еще хрящи берут на себя часть нагрузки на бедро. Вокруг сустава расположены мышцы, сухожилия, связки и соединительная ткань.
При артрите любая из этих тканей может воспалиться. Без своевременного лечения болезнь прогрессирует – воспаление распространяется на другие ткани или даже суставы.
Симптомы
Чаще всего при тазобедренном артрите человек чувствует такие симптомы:
-
боль, которая усиливается при движении;
-
скованность – ощущение, что сустав стал менее подвижным;
-
покраснение, отек.
Если болезнь появилась недавно, то симптомы будут появляться время от времени. Но с развитием болезни они четче будут давать о себе знать.
Боль может быть резкой или ноющей, может отдавать в другие части тела. Из-за дискомфорта человек старается не нагружать ногу: из-за этого может появляться хромота, изменения походки и осанки.
Еще один признак артрита – скованность в ноге после отдыха. Например, после сна может появляться ощущение, что нужно немного походить, чтобы сустав начал работать как обычно.
Стадии заболевания
Выделяют три степени тазобедренного артрита:
Первая степень. В ноге появляется небольшая боль после долгой ходьбы или другой физической нагрузки. При отдыхе человека ничего не беспокоит.
Вторая степень. Боль становится сильнее, появляется чаще, бедро теряет подвижность. В суставе начинают появляться необратимые изменения, например, уменьшение хрящевой ткани.
Третья степень. Сопровождается сильной болью, которая может беспокоить пациента даже ночью. Появляются костные наросты – остеофиты. Они заполняют собой место, где истончается хрящ. Сустав становится практически неподвижным, человеку требуется операция, чтобы вернуться к привычной жизни.
Виды и причины артрита тазобедренного сустава
Воспаление сустава может появляться по разным причинам. В зависимости от них артрит делят на виды.
Травматический артрит. Воспаление вызвано повреждением: переломом, вывихом, растяжением.
Инфекционный артрит. Появляется, когда с кровью или лимфой в сустав попадают бактерии, вирусы или грибки. Иногда к инфекционному виду артрита может добавиться остеомиелит – воспаление костной ткани. Еще одно опасное осложнение инфекционного артрита – сепсис. Это состояние, когда инфекция через кровь распространяется по остальному организму.
Реактивный артрит. Развивается после некоторых инфекций дыхательных путей, кишечника, мочевыводительной системы. Обычно этот вид артрита проявляет себя через длительное время – через несколько месяцев или даже лет.
Ревматоидный артрит. Аутоиммунный вид артрита, при котором иммунитет человека начинает работать неправильно и атакует ткани сустава.
Диагностика
Чтобы поставить диагноз, врач должен провести осмотр.
Сначала доктор расспрашивает пациента о симптомах, которые его беспокоят. Затем проверяет объем движений бедра и проводит специальные тесты. Например, пробу Ромберга – проверку, насколько человек может сохранять равновесие, координацию и правильное положение тела с закрытыми глазами.
Если врач заподозрил артрит, он направляет пациента на анализы и дополнительное обследование.
Лабораторные анализы включают в себя исследование крови, мочи и синовиальной жидкости. Синовиальная жидкость находится внутри сустава, одна из ее основных функций – увлажнять место соединения костей.
Иногда требуется сдать несколько анализов крови. Например, при подозрении на ревматоидный артрит доктор может выписать направления на:
-
антитела к циклическому цитруллиновому пептиду,
-
антистрептолизин-О,
-
генетическое типирование HLA-B27,
-
на иммуноглобулины М и G.
Вместе с анализами нужно осмотреть сустав изнутри. Для этого назначают рентген, УЗИ, МРТ, КТ или артроскопию.
Рентген помогает проверить расстояние между костями и определить, есть ли в суставе костные наросты.
УЗИ потребуется, если нужно определить количество синовиальной жидкости или проверить состояние мягких тканей: мышц, связок, сухожилий.
МРТ и КТ более информативные варианты обследований, которые назначают при сомнении в диагнозе. Еще они понадобятся, если пациент готовится к операции по замене сустава.
Артроскопия – процедура, во время которой в сустав через маленькие разрезы вводят тонкую трубку с камерой и лампой на ее конце. С их помощью на экран выводится изображение сустава.
При подозрении на злокачественную опухоль при артроскопии врач берет на исследование ткани или суставную жидкость.
Лечение тазобедренного артрита
Лечением артрита чаще всего занимается травматолог-ортопед. В зависимости от причины болезни к лечению подключаются узкопрофильные специалисты.
Консервативное
Консервативное лечение направлено на то, чтобы замедлить развитие болезни и облегчить симптомы пациента: уменьшить боль, снять отек.
Для этого врач может назначить медикаментозное лечение:
-
безрецептурные обезболивающие – чтобы снять боль и отек;
-
кортикостероиды – их применяют, если обычные обезболивающие плохо помогают, либо при лечении ревматической формы болезни;
-
противоаллергические препараты – могут помочь снять отек;
-
хондропротекторы – для защиты хрящевой ткани;
-
миорелаксанты – если нужно снять спазм в мышцах;
-
иммунодепрессанты – препараты, которые подавляют работу иммунитета;
-
антибиотики – если воспаление вызвала инфекция.
В острый период болезни пациенту рекомендуют не нагружать ногу и больше отдыхать.
Если сильной боли нет, доктор посоветует лечебную физкультуру. Это умеренная физическая нагрузка, которая поможет остановить развитие артрита.
Операция
Если консервативное лечение неэффективно, назначают операцию. Обычно это бывает на второй или третьей стадии артрита, когда истончается хрящ. Его нельзя восстановить, поэтому врач может предложить заменить сустав.
Операция по замене сустава называется эндопротезирование. При эндопротезировании в бедренную кость устанавливают искусственную головку, а в тазобедренную кость – новую выемку для нее.
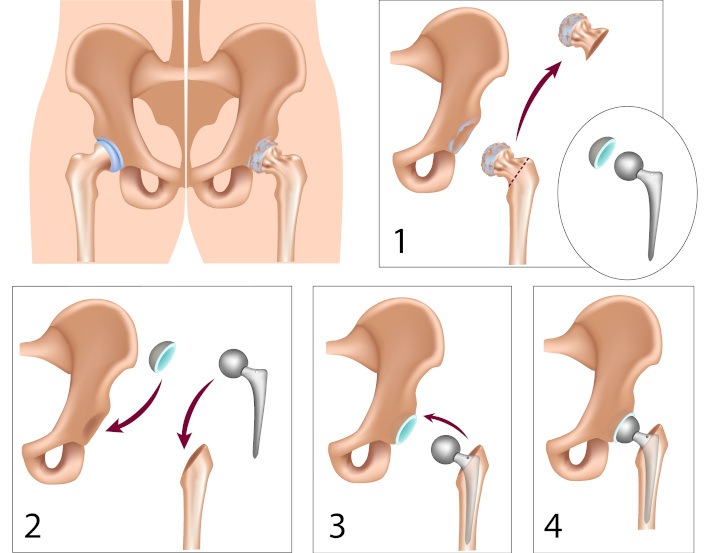
Этапы замены тазобедренного сустава
После операции пациент проходит реабилитацию, она занимает от трех месяцев до года в зависимости от возраста и общего состояния здоровья пациента.
Профилактика
Стопроцентной защиты от артрита не существует. Но есть рекомендации врачей, которые помогут снизить вероятность встретиться с ним в течение жизни.
-
Постараться избегать травм. Перед спортивной тренировкой важно выполнять разминку и растяжку, а зимой выбирать обувь с нескользящей подошвой.
-
Поддерживать здоровый образ жизни. Умеренная физическая нагрузка в комфортном темпе поможет держать суставы в тонусе, а здоровое питание обеспечит организму нужное количество микроэлементов.
-
Регулярно ходить на осмотры к врачу и лечить хронические заболевания. Своевременное лечение поможет избежать проблем с суставом и не довести дело до операции.
Частые вопросы
Артрит – это то же самое, что и артроз?
Нет, артрит – общее название группы болезней, для которых характерно воспаление сустава. Артроз – подвид артрита, при котором разрушаются не только ткани вокруг сустава, а хрящ.
Какие упражнения полезны при лечении
Специалисты рекомендуют упражнения на растяжку. Также эффективны аэробика и плавание. Помимо укрепления суставов такая физическая нагрузка улучшает работу сердца, легких и эластичность кровеносных сосудов.